“Przed dwustu pięćdziesięciu laty pewien nieznany nikomu człowiek, nazwiskiem Leeuwenhoek, po raz pierwszy ujrzał tajemniczy obcy świat, zaludniony tysiącami istot najrozmaitszego gatunku, od najzłośliwszych i śmiercionośnych do przyjaznych i pożytecznych — świat, którego odkrycie było ważniejsze dla ludzkości niż odkrycie niejednego lądu czy archipelagu.”
Mowa tu o indywidualnym mikrobiomie zwanym również mikroflorą jelitową, którego każdy z nas jest gospodarzem. Jego podstawową funkcją jest branie udziału w procesach trawiennych, rozkładzie kompleksu węglowodanów, produkcji SCFA oraz syntezie witamin.
Szeroko zakrojone w ostatnich latach badania prowadzone przez zespół badawczy Ruth Ley, (wykładowca na Cornell University oraz kierownik Katedry i Zakładu Nauk o Mikrobiomie na Max Planck Institute for Developmental Biology w Tübingen) dowodzą, że mikrobiom odgrywa również kluczową rolę w wielu innych aspektach. Jest bowiem jedną z naturalnych barier ochronnych organizmu. Naukowcy zajmują się poprawą układu immunologicznego związanego z błonami śluzowymi – MALT (ang. musosa-associated lymphoid tissue) oraz GALT (ang. gut-assiociated lymphoid tissye) czyli tkance limfatycznej związanej z przewodem pokarmowym. Badania mówią, że nierównowaga biologiczna jelit skutkuje wieloma chorobami, w tym chorobami psychicznymi oraz ma wpływ na nastrój człowieka.
Ekostystem jakim jest miokrobiota, poza jelitami żyje m.in. na naszej skórze, ustach, przewodzie nosowym czy usznym. W ostatnim czasie niestety zrobiliśmy i wciąż robimy wiele, aby go skutecznie okroić co skutkuje „zanikaniem mikroflory”.
W ciągu ostatnich kilkunastu lat naukowcy pochylają się nad tematem i coraz częściej można spotkać się ze stwierdzeniem, że florę bakteryjną żyjącą w jelitach należy traktować jako narząd. Składa się on z ponad tysiąca różnych gatunków i siedmiu tysięcy podgatunków mikroorganizmów i mieszczą się w nim różne rodziny bakterii, jak Firmicutes, Bacteroidetes, Actinobacteria i Proteobacteria. Badania z 2016 r mówią, że w górnym idolnym jelicie oraz okrężnicy bytują miliony bakterii. Szacuje się, że ich masa wynosi ok. 1-2 kg u dorosłego człowieka a powierzchnia błony śluzowej wynosi ok. 600m2. Mikroorganizmy te zawierają 150 razy więcej genów niż ludzki genom. Mikrobiota pełni szereg złożonych funkcji, m. in. immunomodulujące, ochronne i wiele funkcji metabolicznych.
W ostatnim czasie coraz częściej zwraca się uwagę na połączenie wpływu flory bakteryjnej na zdrowie psychiczne a nie tylko gastroentorologiczne, a coraz liczniejsze badania dowodzą, że niewłaściwy stan mikroflory jelitowej może indukować autyzm. U przebadanych osób z ASD dowiedziono, że znacząco podwyższona była ilość bakterii z rodzaju Clostridium. Zmiany flory bakteryjnej jelit wpływają również na stany depresyjne. U pacjentów z tymi zaburzeniami stwierdza się bowiem mniejszą ilość bakterii typu Bacteroidetes przy podwyższonej liczbie bakterii z gatunku Alistipesnależącego do Bacteroidetes. Podobne zmiany w mikrobiomie stwierdza się również u osób z zespołem przewlekłego zmęczenia. Z kolei Rao i wsp. dowodzą, że suplementacja L.casei Shirota łagodzi zaburzenia lękowe. Również schizofrenia jest chorobą, w której wskazuje się przewód pokarmowy jako obszar, w którym powinno się poszukiwać przyczyny aktywacji immunologicznej.
Co ciekawe w aktualnie obowiązującej Międzynarodowej Statystycznej Klasyfikacji Chorób i Problemów Zdrowotnych (ICD-10) zespół jelita nadwrażliwego wymieniany jest zarówno w dziale – „Choroby układu trawiennego” (wg ICD oznaczone symbolem K-58), jak i w dziale – „Zaburzenia psychiczne i zaburzenia zachowania” jako zaburzenia wegetatywne pod postacią somatyczną (wg ICD oznaczone symbolem F-45).
Zatem bardzo istotne jest czym nakarmimy tą „społeczność” zasiedlającą nasze jelita, ponieważ właśnie owe bakterie modulują wchłanianie makro i mikroelementów, tłuszczów, i innych substancji syntetyzujących neuroprzekaźniki i hormony tak bardzo odpowiedzialne za nasz nastrój i zdrowie psychiczne.
Zależność i interakcja w obrębie osi mózg-jelita-mikrobiota
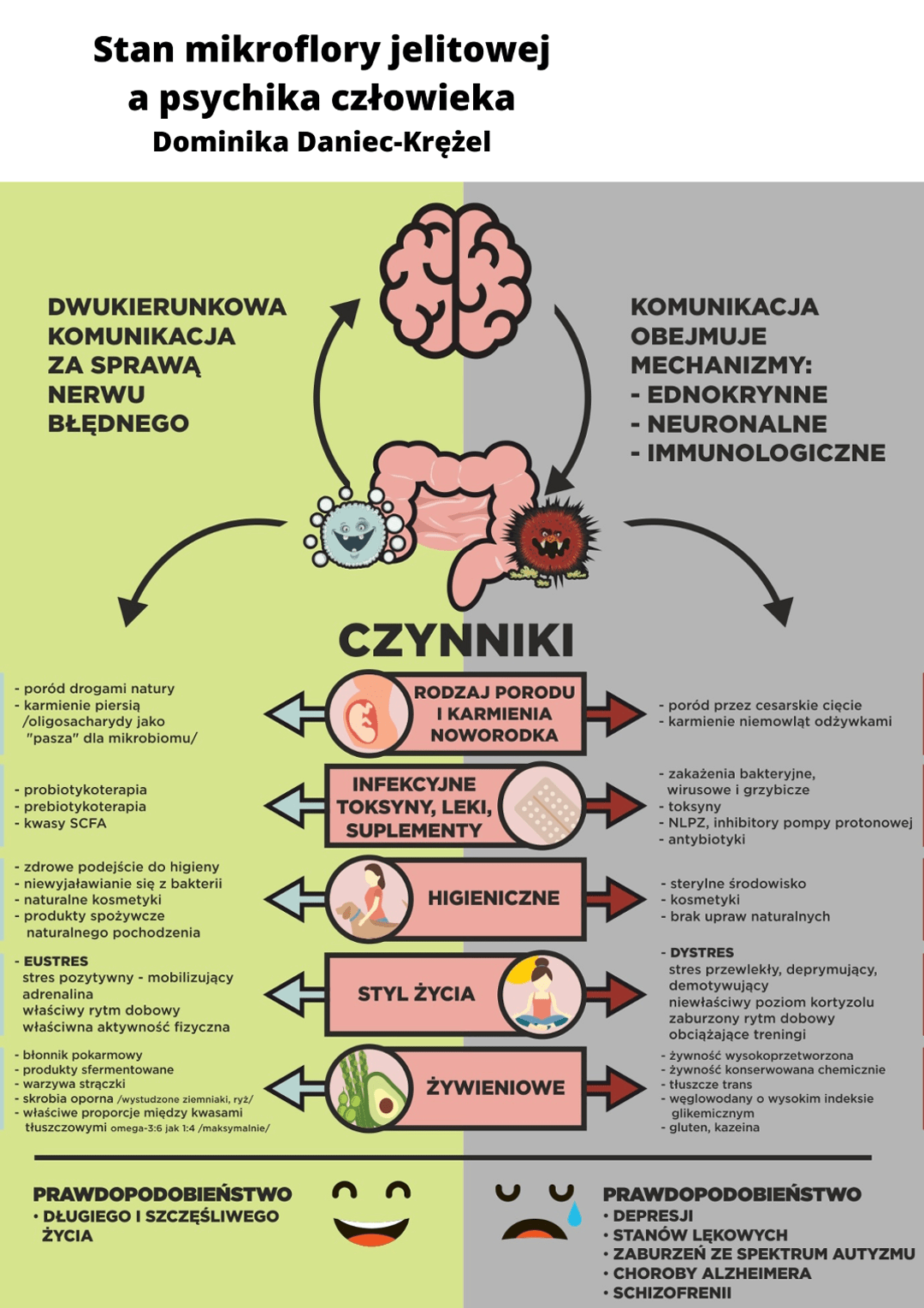
Zespół mikroorganizmów zasiedlających jelita poprzez wydzielanie szeregu substancji neuroaktywnych komunikuje się i kształtuje mózgowie za sprawą osi mózgowo-jelitowej a dokładniej mówiąc osi mózg-jelita-mikrobiota. Stanowi on zespół neuronów, w tym nerw błędny, oraz włókna zazwojowe Auerbach’a i Meissner’a, łączące centralny układ nerwowy z przewodem pokarmowym oraz jego gruczołami dodatkowymi tj. trzustką i wątrobą. Komunikacja ta ma charakter dwukierunkowy i obejmuje mechanizmy neuronalne, endokrynne i immunologiczne. Mówi się nawet o endokrynologii mikrobiologicznej.
Do mechanizmów neuronalnych zalicza się: jelitowy układ nerwowy zawierający wiele neurotransmiterów i neuromodulatorów takich jak serotonina, acetylocholina i CRF-kortykoliberyna, która zasługuje na szczególną uwagę ze względu na udział w zwiększeniu przepuszczalności bariery jelitowej pod wpływem stresu. Nerw błędny stanowi przywspółczulne odgałęzienie autonomicznego układu nerwowego, który ma działanie hamujące na prozapalne cytokiny, które to wywierają bezpośredni wpływ na ośrodkowy układ nerwowy. Wykazano, iż stymulacja nerwu błędnego ma działanie przeciwdepresyjne.
Do mechanizmów endokrynnych, które regulują oś jelitowo-mózgową należą liczne neurohormony takie jak: serotonina, GABA, katecholaminy, histamina, acetylocholina i kortyzol, którego wydzielanie pod wpływem stresu jest regulowane przez oś przysadka-podwzgórze-nadnercza. Kortyzol wpływa na komórki immunologiczne, modulując wydzielanie cytokin oraz wpływa na skład i funkcje mikrobioty.
Aktywacja układu immunologicznego zachodząca w obrębie jelit również jest regulowana za sprawą mikrobioty. Badania wykazują, że bakterie jelitowe mogą obniżać stężenie cytokin prozapalnych: TNF-alfa, IFN-gamma, IL-6 i modulować stężenie cytokin przeciwzapalnych, np. IL-10. Dowodzi się, że stan zapalny odgrywa ważną rolę w patofozjologii depresji, a dysbioza jelitowa stanowi jedną z przyczyn zapalenia.
Wspomniane cytokiny to białka, które są głównymi mediatorami wpływającymi na funkcje neurochemiczne i neuroendokrynne, co przy przerwaniu ciągłości bariery jelitowej przekłada się na mechanizm rozwoju np. schizofrenii. Wywierają wpływ na ośrodkowy układ nerwowy poprzez: przechodzenie przez przepuszczające rejony w obrębie bariery krew-mózg, przez mechanizmy transportowe specyficzne dla cytokin czy przez aktywację włókien nerwowych nerwu błędnego, które przesyłają bodźce do odpowiednich rejonów mózgu.
Zaburzenie ciągłości bariery jelitowej a psychopatologie
Jako że przewód pokarmowy jest pierwszym miejscem organizmu, który ma styczność ze światem zewnętrznym, natura w drodze ewolucji wyposażyła go w szereg mechanizmów obronnych, zapewniających selektywność składników, które w procesie chorobotwórczym mogą przedostać się do układu krwionośnego. Błona śluzowa przewodu pokarmowego jest fizyczną strukturą stworzoną przez komórki nabłonkowe, pokryte warstwą ochronnego śluzu zasiedlonego m.in. przez zespół mikroorganizmów jelitowych, również tych patogennych, na które składają się bakterie, wirusy, grzyby i pasożyty. Przeciw tej zagrażającej nam armii na drodze konkurencji międzygatunkowej stoją drobnoustroje prozdrowotne, których zadaniem jest hamowanie rozwoju drobnoustrojów chorobotwórczych.
Do elementów ochronnych przewodu pokarmowego w 80% należą ścisłe połączenia między komórkami nabłonka jelita, enterocyty (tight juntctions), które zabezpieczają przed przenikaniem w nienaturalny sposób do krwioobiegu patogenów, toksyn, bakterii czy cząstek niestrawionego jedzenia. Wspomniane połączenia ścisłe stanowią białkową strukturę utworzoną z protein – klaudyn, okludyn i zonulin (ta ostatnia najczęściej jest wykorzystywana do diagnostyki przesiąkliwości jelitowej), oraz białek adhezyjnych oraz triceluliny. Zdarza się, że połączenia zostają rozszczelnione i następuje zespół objawów ze strony układu pokarmowego nazywanych „zespołem nieszczelnego jelita, zespołem cieknącego jelita, zespołem dziurawego jelita”. Schorzenie to jak na razie nie wchodzi w skład ogólnie uznanej wiedzy medycznej. Co raz liczniejsze badania dowodzą jednak, że zdrowe, czyli „szczelne” jelita zapobiegają pasażowi mikroorganizmów chorobotwórczych i innych szkodliwych antygenów do krwioobiegu. W stanach chorobowych natomiast dysbioza jelitowa zaburza komunikację między jelitem a CUN, kiedy to stężenie antygenów we krwi stymuluje wydzielanie mediatorów zapalenia docierających do mózgowia. Może to doprowadzić do apoptozy komórek nerwowych co powoduje zaburzenia emocjonalne, ograniczenia poznawcze i inne psychopatologie.
Aby uszczelnić barierę jelitową należy unikać przewlekłego stresu i zadbać o odpowiednią dietę, która zapewnia jelitom któtkołańcuchowych kwasów tłuszczowych.
Czynniki wpływające na dysbiozę jelitową
O tym, że stan mikroflory bakteryjnej ma wpływ na ludzką psychikę świadczy już coraz więcej dowodów za sprawą szeroko zakrojonych badań. Jak to się jednak dzieje, że z założenia do dobrze działającego systemu jelit wkrada się „zła armia”, która steruje naszym zdrowiem i nastrojem? Przyczyn może być wiele i nie zawsze sami mamy wpływ na to jak ukształtowana jest nasza mikroflora. Początkowo podczas ciąży, u matki zachodzą zmiany proporcji gatunków, które niejako przygotowują się do tego, aby podczas porodu odbytego siłami natury skolonizować nowo urodzonego człowieka trylionami mikrobów. Głównie są to Bifidobacterium longum subsp. infantis i Bacteroidetes, w przeciwieństwie do dzieci urodzonych przez cesarskie cięcie i narażonych na szpitalne patogeny np. Clostridium difficile. W ostatnich latach notuje się niestety ogromny przyrost cięć cesarskich co na wstępie życia człowieka grozi nieodwracalną nierównowagą mikrobiologiczną. W Polsce odsetek tych zabiegów w latach 1999-2015 wrósł z 19% do 43% i jesteśmy na czwartym miejscu w Europie pod względem udziału cesarskich cięć w ogólnej liczbie porodów. Kolejny ważny dla rozwoju mikroflory etap to karmienie piersią. W mleku matki, tuż na trzecim miejscu po tak cennych składnikach jak tłuszcz i laktoza znajdują się oligosachcarydy ludzkiego mleka (ang. human milks oligosaccharides HMO). Są one niestrawialne dla niemowlęcia, służą bowiem do żywienia jego mikroflory oraz współuczestniczą w osiedlaniu się innych, korzystnych bakterii. Ten fakt świadczy o tym jak natura wyposażyła nas w naturalną „paszę” dla mikrobów i jak ważne dla zdrowia człowieka jest naturalne karmienie. Noworodki, niemowlęta i małe dzieci są szczególną grupą, której mikroflora jelitowa ulega naturalnym przemianom od porodu do siódmego roku życia.
Martin J. Blaser w swojej książce pt. Utracone mikroby, pisze o fatalnych w skutkach stosowaniu antybiotykoterapii oraz niesteroidowych leków przeciwzapalnych u dzieci oraz dorosłych, głównie starszych osób. Stosowanie tych środków powoduje spadek różnorodności mikroflory i nie ma pewności czy mimo samoistnej odbudowy dochodzi do pełnej regeneracji. Wielkość zmian zależy od spektrum zastosowanego antybiotyku oraz co ważne od jego końcowego stężenia w jelicie. Z racji na oddziaływanie na drobnoustroje jelitowe lepiej stosować te preparaty, które dobrze wchłaniane są w górnej części przewodu pokarmowego. Co ciekawe, preparaty podane pozajelitowo trafiają bezpośrednio wraz z żółcią do światła jelita oraz wydzielane są przez śluzówkę co skutkuje zmianami ilościowymi i jakościowymi mikroflory, antybiotykoopornością drobnoustrojów i zakażeniami szczepów spoza spektrum działania leków.
Mówiąc o czynnikach wpływających na stan mikrobioty nie sposób nie wspomnieć o wpływie stresu. Bez względu na to czy jesteśmy narażeni na stresory wewnętrzne (np. głód, pragnienie), które docierają do pnia mózgu, czy stresory zewnętrzne (np. ostre światło, głośnie dźwięki), działające na neurony somatosensoryczne, wpływa to negatywnie na mikroflorę. Nagły stres emocjonalny oraz nadmierny wysiłek fizyczny (który przez organizm traktowany jest w jednaki sposób) powodują redukcję lactobacilli i bifidobakrerii. Już w 2004 r wykazano w badaniach na mysich modelach, że na prawidłowy rozwój osi HPA (oś podwzgórze-przysadka-nadnercza), ma wpływ jelitowa flora bakteryjna a zależność ta działa dwukierunkowo. Inni badacze dowodzą, że przywracanie prawidłowej równowagi flory jelitowej za sprawą podawania probiotyków (konkretnie szczepu Bifidobacterium infantis), obniża stężenie cytokin prozapalnych IFN-gamma, TNF-alfa, IL-6 i IL-10 oraz podwyższa zawartość tryptofanu i jego metabolitu-kwasu kinureninowego. U badanej grupy występowała również obniżona zawartość kwasu 5-HIAA – produktu przemiany serotoniny i obniżona zawartość DOPAC – metabolitu dopaminy.
Nadmiar i niedobór tryptofanu i serotoniny mają ogromne znaczenie na czynność ruchową przewodu pokarmowego oraz czynnościowych chorób jelit. Niedobór tych neurohormonów powoduje natomiast przyczynę obniżenia nastroju i depresji. Główną rolą serotoniny jest bowiem neuroprzekaźnictwo w układzie nerwowym. Neurony serotoninergiczne OUN odpowiadają za regulację bólu, snu, zmian nastroju i procesu zapamiętywania. Te dane dowodzą o wpływie diety na równowagę flory jelitowej a co za tym idzie wpływie przyjmowanych pokarmów na układ nerwowy.
Znaczenie diety w odżywianiu mikrobiomu a zdrowie psychiczne.
W ostatnich latach naukowcy coraz częściej dowodzą, że zachodzi korelacja między właściwą dietą a częstością występowania zaburzeń depresyjnych. Badania wykazują, że „zachodnia” dieta bogata w przetworzoną żywność, wysokowęglowodanowa i wysokotłuszczowa, daje duże prawdopodobieństwo wystąpienia tych objawów. Potwierdza się również, że dieta śródziemnomorska, oraz wprowadzenie do żywienia produktów sfermentowanych, zasobna w błonnik i produkty roślinne, oraz suplementacja prebiotyków (oligosacharydów i fruktanów), daje dużą szansę na zmniejszenie wystąpienia depresji. Zauważa się, że u zdiagnozowanych pacjentów nastąpiła zmiana flory bakteryjnej jelit i stwierdza się mniejszą ilość bakterii typu Bacteroides przy podwyższonej liczbie bakterii z gatunku Alistipes.
Skupiając się na zależności między mikrobiomem a wieloma chorobami, w tym neuropsychiatrycznymi, należy pamiętać, że mikrobiota konwersuje na drodze fermentacji niestrawione węglowodany do krótkołańcuchowych kwasów tłuszczowych-SCFA (Short Chain Fatty Acids), na które składają się octan, propionian i maślan. Najistotniejszy dla jelit to maślan, który niejako staje się dla niego „balsamem”. Jest głównym źródłem energii dla komórek nabłonka jelita i wraz z innymi SCFA wspomaga ukrwienie błony śluzowej. Przy niedoborze SCFA jelita są podatne na infekcje, zapalenia i nowotwory a organizm jest skłonny do przewlekłego zmęczenia i insulinooporności, z racji na fakt, że SCFA poprawiają metabolizm glukozy. Przy właściwej proporcji tych kwasów mamy również gwarancję odpowiedniego PH jelit co sprzyja dobremu wchłanianiu wapnia, żelaza i magnezu, oraz wspomaganie rozwoju dobrych bakterii, które konkurują z patogenami.
Aby przywrócić równowagę hormonalną co jest równoznaczne w zapobieganiu wahaniom nastroju, stanom depresyjnym czy lękowym należy zapewnić organizmowi właściwe odżywianie. I tak: żelazo, magnez, mangan, koenzym Q10, witaminy z grupy B oraz aminokwasy dostarczane z pożywieniem z białka (nabiał, mięso, drób, ryby, jaja, strączki) przyczyniają się do produkcji hormonów regulujących poziom cukru we krwi. Są to: insulina, adrenalina, kortyzol, DHEA i noradrenalina. Niedobór lub nadmiar tych hormonów może powodować irytację, przewlekłe zmęczenie, poczucie smutku lub euforii.
Kolejnym hormonem bezpośrednio wpływającym na zachowanie jest tyroksyna. Jej niedobór lub nadmiar powoduje zmiany nastroju od stanów depresyjnych i apatii po agresję i pobudliwość. Za sprawą wprowadzenia do diety ryb, owoców morza, orzechów brazylijskich, jaj i mięsa dostarczamy tyrozyny oraz selenu i jodu. Te same produkty spożywcze dostarczają również tłuszczów, które są niezbędne do produkcji hormonów płciowych takich jak estrogen, progesteron i testosteron. Różnorodne posiłki, w których skład wchodzą białka zwierzęce i roślinne, produkty z owsa, ostrygi czy zielone warzywa liściaste, dostarczają organizmowi składników potrzebnych do produkcji neuroprzekaźników takich jak GABA, dopamina i serotonina, która jest prekursorem melatoniny. Regulują one szereg emocji i zachowań, od poczucia satysfakcji, motywacji do działania, wyciszenia po niepokój, strach czy rozdrażnienie. Melatonina wpływa na poziom aktywności i kompetencje poznawcze poprzez regulacje cyklu snu. Kolejne hormony sterujące ośrodkiem głodu i sytości a w efekcie poziomem energii to leptyna i ghrelina. Regularność w spożywaniu posiłków oraz zachowanie odpowiedniego rytmu dobowego optymalizują działanie leptyny, co ogranicza łaknienie i prowadzi do poczucia sytości.
Rozpatrując wpływ diety na zdrowie psychiczne człowieka należy pamiętać o podaży odpowiednich kwasów tłuszczowych, których deficyty mogą wiązać się z zaburzeniem stabilności błony komórkowej w neuronach oraz przekaźnictwa wcześniej wspomnianych neurohormonów. Większość komórek nerwowych pokryta jest osłonką mielinową, która składa się z cholesterolu i nasyconych kwasów tłuszczowych. Mózg i CUN zawierają niezbędne nienasycone kwasy tłuszczowe. Należą do nich kwas arachidonowy (AA), kwas dokozaheksaenowy (DHA), potrzebny dla prawidłowego funkcjonowania mózgu oraz kwas eikozapentaenowy (EPA), który działa przeciwzapalnie. Kwasy omega 3 (DHA i EPA) i omega 6 konkurują o ten sam enzym, co przy nieprawidłowych proporcjach może stanowić zagrożenie dla prawidłowego rozwoju mózgu i powstawania stanów zapalnych. Jednym z dowodów na fakt, że kwasy omega-3 przyjmowane z pożywieniem mają wpływ w zapobieganiu długoterminowym zmianom nastroju jest spektakularne badanie epidemiologiczne Josepha R. Hibbelna. Badanie przeprowadzono wśród 35 000 mieszkańców trzynastu krajów jedzących ryby morskie zawierających wysoką zawartość kwasów omega-3 PUFA. Wyniki badania wykazały silną ujemną korelację (r=-0,84) u osób stosujących ww. żywienie a częstością występowania depresji.
Co ciekawe system nerwowy „ceni sobie” również kwasy tłuszczowe nasycone. Według The Weston A. Price Foundation, która propaguje rzetelne badania naukowe na temat wpływu składników zawartych w jedzeniu na zdrowie, ograniczenie spożycia nasyconych kwasów tłuszczowych może pogarszać funkcje poznawcze człowieka. Mechanizm działania jest taki, że nasycone kwasy tłuszczowe pomagają w transformacji nienasyconych kwasów tłuszczowych w dłuższe łańcuchy, które są niezbędne do prawidłowej pracy mózgu. Mimo tych doniesień należy się jednak skupić na karmieniu mikrobioty błonnikiem. Wynika to choćby z faktu, że L-karnityna zawarta w czerwonym mięsie przetwarzana jest przez bakterie jelitowe w N-tlenek trimetyloaminy (TMAO), który to spowalnia usuwanie cholesterolu z krwi, przyczyniając się tym samym do jego gromadzenia się na ścianach tętnic.
Aby organizm człowieka zdrowo funkcjonował należy szczególnie dbać o mikroflorę a co za tym idzie odpowiednio ją karmić. Natura już od pierwszych dni życia człowieka wyposażyła nas w specjalną odżywkę dla mikroflory, która w postaci iligosacharydów znajduje się w mleku matki. Bifidobacterium infantis – jedna z bakterii mikroflory noworodka wyjątkowo dobrze za sprawą oligosacharydów namnaża się i dominując wypiera mało pożyteczne drobnoustroje. Dlatego tak ważne na początku życia człowieka jest właściwe odżywienie jego młodej mikroflory jelitowej. Po tym czasie również należy dostarczać biocie odpowiedniej „paszy”. Należy jej szukać w postaci błonnika pokarmowego. Najlepiej znane to inulina, fruktooligosacharydy i laktuloza. Dla enzymów trawiennych oporne, za to świetnie trawione, szczególnie w okrężnicy przez „dobre” bakterie. Prebiotyki są dla nich źródłem energii, pokarmem, którego metabolitem są wcześniej wspomniane tak ważne krótkołańcuchowe kwasy tłuszczowe – SCFA. Powinniśmy zatem spożywać produkty zapewniające pożywienie dla mikrobiomu, takie jak: warzywa (dobrze, jeśli są surowe), w tym cebulowe, owoce, strączki czy otręby.
Aby wspomóc rozwój właściwych bakterii poza odpowiednią dla nich pożywką należy spożywać naturalne probiotyki-z greckiego pro bios, czyli dla życia. Według WHO i FAO te „żywe organizmy podane w odpowiednich ilościach, przekazują zdrowotne korzyści gospodarzowi”. Już w 1910 r, dr George Porter Phillips donosił o korzystnym wpływie bakterii kwasu mlekowego u chorych na depresję, a w 1923 roku grupa badaczy rekomendowała bakterię Acidofilus jako ”środek służący fizycznej poprawie w leczeniu psychoz”. „Bułgarski Bacillus” z kolei to miano wyniku obserwacji wiejskiej społeczności bułgarskiej przez Ilii Miecznikowa, który jako pierwszy zwrócił uwagę na związek ponadprzeciętnego zdrowia tych ludzi a systematycznym spożywaniem kwaśnego mleka zawierającego bakterie kwasu mlekowego. Dlatego tak ważne jest, aby wprowadzić do diety produkty podlegające naturalnej fermentacji takie jak kiszone warzywa, kefir, kiszonki kimchi, herbata kombucha lub pasta miso.
W licznych badaniach na pacjentach wykazuje się, że leki przeciwdepresyjne z grupy selektywnych inhibitorów wychwytu serotoniny zmniejszają stężenie cytokin prozapalnych. Wiemy, że stan zapalny (często powodowany rozszczelnieniem bariery jelitowej) prowadzi m.in. do zaburzeń w funkcjonowaniu ośrodkowego układu nerwowego. Wykazuje się również, że antyoksydanty naturalnie występujące w produktach ogólnodostępnych działają podobnie, wpływając na szlaki stresu antyoksydacyjnego i nitrozacyjnego oraz modyfikując aktywność IDO. Daje to powód cywilizacji zachodniej, aby sięgać po znane od wieków produkty takie jak np. zielona herbata, która zawiera galusan epigallokatechiny i kwas rozmarynowy, które działają dokładnie tak samo jak lek antydepresyjny escitalopram. Od tysięcy lat w medycynie chińskiej jako lek antydepresyjny wykorzystuje się kurkuminę. To kolejny bardzo silny antyoksydant, z którym wiąże się duże nadzieje w leczeniu licznych chorób zapalnych.
Podsumowanie
W ostatnich latach leczenie chorób psychicznych to dziedzina w coraz większej mierze interdyscyplinarna dzięki czemu pojawiają się nowe możliwości w terapii. Dzięki ogromowi badań odkrywających jak wielkie znaczenie ma dla człowieka jego mikrobiom możemy świadomie dbać o zdrowie, leczyć i przede wszystkim zapobiegać chorobom, choćby odpowiednio karmiąc naszych „lokatorów”. Starochińskie przysłowie, które mówi „jeżeli nie znasz ojca choroby, to jej matką jest zła dieta” powinno nam, ludziom cywilizacji zachodniej towarzyszyć za każdym razem kiedy siadamy do posiłku. Pamiętajmy o tym, żeby robić to bez pośpiechu, w towarzystwie bliskich ciesząc się każdym kęsem i smakiem a nasze zdrowie fizyczne i psychiczne będzie w dobrej formie na lata.
Bibliografia
Książki
- Paul de Kruif, Łowcy mikrobów / Microbe Hunters, 1926
- Justin Sonnenburg, Erica Sonnenburg, Zdrowie zaczyna się w brzuchu, Galaktyka 2015
- Jan Gawęcki. Żywienie człowieka podstawy nauki o żywieniu, Wydawnictwo naukowe PWN Warszawa 2012
Artykuły i studia
- Oskar Kaczmarek, Zaburzenia mkrobiologiczne jelit i nawracające infekcje intymne jako… nierozerwalny duet? Food Forum nr 1(123)
- Agnieszka Stępień, Ewa Walecka-Kapica, Aleksandra Błońska, Grażyna Klupińska. Rola tryptofanu i serotoniny w patogenezie i leczeniu zespołu jelita nadwrażliwego. Folia Medica Lodziensja, 2014
- Skonieczna-Żydecka, I. Łoniewski, W. Marlicz, B.Karakiewicz, „Mikrobiota jelitowa jako potencjalna przyczyna zaburzeń funkcjonowania emocjonalnego człowieka” Med.Dośw.Mikrobiol., 2017
- Partycja Szachta, Antybiotykoterapia i powikłania po jej stosowaniu. Food Forum nr1(23)/2018
- Agnieszka Stępień i wsp. Rola tryptofanu i serotoniny w patogenezie i leczeniu zespołu jelita nadwrażliwego. Folia medica Lodziensia 2014.
- Gulas, G. Wysiadecki, D. Strzelecki, O. Gawlik-Kotelnicka, M.Polguj Jak mikrobiota może wpłynąć na psychiatrię? Powiązania między florą bakteryjną jelit a zaburzeniami psychicznymi Psychiatr. Pol. ONLINE FIRST Nr 91
- Agnieszka Wilczyńska, Kwasy tłuszczowe w leczeniu i zapobieganiu depresji, Psychiatria Polska 2013, tom XLVII, numer 4
- Rudzki, A. Szulc Wpływ jelitowej flory bakteryjnej na ośrodkowy układ nerwowy i jej potencjalne znaczenie w leczeniu chorób psychicznych, Farmakoterapia w psychiatrii i neurologii, 2013
- Rudzki i wsp. Od jelit do depresji-rola zaburzeń ciągłości bariery jelitowej i następcza aktywacja układu immunologicznego w zapalnej hipotezie depresji
Inne źródła
- Grafika, praca własna
Autor: Dominika Daniec-Krężel (NAT)